- Анатомія і фізіологія жовчовивідних шляхів
- Визначення, причинні механізми дискінезії
- Класифікація дискінезій
- Клінічна картина і діагностика
- Диференціальна діагностика патології
- Лікування гипомоторной дискінезії
 Патологія жовчного міхура включає в себе різноманітні захворювання: жовчнокам'яну хворобу, гострий і хронічний холецистит, гнійний і негнійний холангіт. Особливе місце в цій групі грає дискінезія ЖВП (жовчовивідних шляхів) по гипомоторному типу. Захворювання зустрічається часто, але погано діагностується. Люди, які страждають недугою, безрезультатно ходять по багатьом лікарям, залишаючись довгий час без діагнозу і лікування.
Патологія жовчного міхура включає в себе різноманітні захворювання: жовчнокам'яну хворобу, гострий і хронічний холецистит, гнійний і негнійний холангіт. Особливе місце в цій групі грає дискінезія ЖВП (жовчовивідних шляхів) по гипомоторному типу. Захворювання зустрічається часто, але погано діагностується. Люди, які страждають недугою, безрезультатно ходять по багатьом лікарям, залишаючись довгий час без діагнозу і лікування.
Анатомія і фізіологія жовчовивідних шляхів
Жовчний міхур (ЖП) являє собою резервуар для жовчі. Він розташований на нижній поверхні печінки і проектується на передню черевну стінку в місці перетину правої реберної дуги із зовнішнім краєм прямого м'яза живота.
Довжина міхура в середньому 6-8 см, ширина до 4, 5 см, об'єм 30-50 мл. Анатомічно виділяють дно, тіло і шийку, яка переходить в протоки міхура. Останній має довжину 1-2 см і з'єднується із загальним печінковим протокою, що утворюється з правого і лівого печінкового протоку. В результаті виходить холедоха - загальний жовчний протік. Він проходить через підшлункову залозу і впадає в дванадцятипалої кишки в області сфінктера Одді.
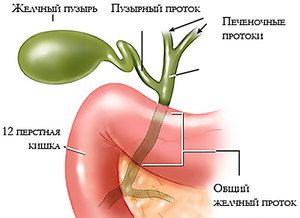 Освіта жовчі відбувається в печінці, звідти вона надходить в ЖП і під час травлення потрапляє в дванадцятипалої кишки. Під час надходження жовчі в міхурі виникають ритмічні скорочення з одночасним розслабленням сфінктера Одді.
Освіта жовчі відбувається в печінці, звідти вона надходить в ЖП і під час травлення потрапляє в дванадцятипалої кишки. Під час надходження жовчі в міхурі виникають ритмічні скорочення з одночасним розслабленням сфінктера Одді.
У період розслаблення тонус сфінктера підвищується, а стінок міхура - знижується, що сприяє накопиченню жовчі.
Регуляція жёлчевиделенія - складний нейрогуморальної процес. З одного боку, діяльність ЖП контролюється блукаючим нервом. Його активація викликає скорочення ЖП і розслаблення сфінктера Одді. З іншого боку, моторна функція жовчовивідних шляхів чутлива до гормонів шлунково-кишкового тракту, особливо до холецистокініну. Він надає такий же ефект, як і блукаючий нерв. Такі гормони, як енкефаліни, вазоінтестінальний пептид, грають протилежну роль: підвищують тонус сфінктера Одді і розслаблюють стінки ЖП.
Визначення, причинні механізми дискінезії
Дискінезія жовчовивідних шляхів - клінічний синдром, що виникає внаслідок моторно-евакуаторної функції жовчних шляхів і міхура, без анатомічних і запальних змін в них, і виявляється порушенням відтоку жовчі в дванадцятипалої кишки.
Захворюванням страждають близько 5% дорослого населення країни, частіше молоді жінки (20-40 років) астенічної статури, зниженого харчування, з емоційної, лабільною психікою, які народили одну дитину.
В основі дискінезії ЖВП лежать порушення взаємодії фізіологічних механізмів, які контролюють чітке чергування періодів скорочення і розслаблення жовчовивідних шляхів. Також до механізмів формування гипомоторной функції призводять спадково обумовлене зменшення м'язової тканини в стінках ЖВП і зменшення рецепторів регуляторних гормонів.
Класифікація дискінезій
Згідно етіології: первинні і вторинні.
За характеристиками функціонального стану:
- Гіпертонічний-гіперкінетичним (гипермоторная форма).
- Гіпотонічно-гипокинетическая (гіпомоторна форма).
Первинна дисфункція жовчовидільної системи розвивається внаслідок розладу нейрогуморальних регуляторних механізмів, обумовлених психоемоційними навантаженнями (почуття тривоги, страх, істеричні реакції, нав'язливі стани, стрес, депресія), гипоталамическими розладами, ендокринно-гормональними порушеннями.
Вторинні порушення біліарного тракту можуть розвиватися при гормональних розладах (лікування соматостатином, вагітність, цукровий діабет, патологія щитовидної і паращитовидної залоз), а також в результаті органічної патології печінки, жовчного міхура, жовчних шляхів (гепатити, цирози печінки, жовчнокам'яна хвороба), дванадцятипалої кишки (дуоденіт, виразкова хвороба), підшлункової залози (хронічний панкреатит), холецистектомії, ваготомії, резекцій шлунка і кишечника. Ці захворювання викликають порушення вироблення холецистокініну, гастрину, секретину, в результаті чого виникає стійка гіпертонія або гіпотонія міхура.
Клінічна картина і діагностика
Діагностичні критерії стандартних функціональних розладів жовчовивідних шляхів (Римський III Консенсус, 2006):
- епізоди болю в околопупочной області та / або правому верхньому квадранті живота тривалістю 30 хвилин і більше;
- повторювані симптоми з різними часовими інтервалами, але не щодня;
- болю помірні або виражені, достатні для погіршення щоденної активності або змушують пацієнта звернутися в екстреному порядку до лікаря;
- болю не зменшуються після акту дефекації, зміни положення тіла, прийому антацидів.
Клініка гипомоторной ДЖВП, симптоми у дорослих варіабельні. У типових випадках ДЖВП по гипомоторному типу проявляється постійно ниючі, ритмічними, тупими, розпираючий болями.
 Фіксується відчуття тяжкості в правому підребер'ї, з подальшою іррадіацією в різні області живота. Болі зменшуються або зникають після планового прийому їжі або жовчогінних препаратів. Больовий синдром при цьому обумовлений переважним розтягуванням шийки ЖМ.
Фіксується відчуття тяжкості в правому підребер'ї, з подальшою іррадіацією в різні області живота. Болі зменшуються або зникають після планового прийому їжі або жовчогінних препаратів. Больовий синдром при цьому обумовлений переважним розтягуванням шийки ЖМ.
Апетит знижений, відзначається гіркота в роті. Шкірні покриви зберігають звичайну забарвлення. Нерідко пацієнти мають надлишкову вагу тіла. Переважають ознаки підвищення активності симпатичного відділу вегетативної нервової системи: тахікардія, гіпотонія, гіпотонічні і гіперсекреторні розлади шлунка і кишечника.
При пальпації живота відзначається помірна болючість в районі жовчного міхура, здуття живота, чутливість по ходу кишечника (характерні запори). Запальний синдром (різке підвищення температури тіла, постійний озноб, в аналізах крові - підвищення ШОЕ, кількості лейкоцитів) найчастіше не визначається, але можуть бути його окремі симптоми.
З інструментальних методів діагностики «золотим стандартом» є УЗД-дослідження.
Візуалізується ЖП збільшений, іноді опущений, часто подовжений і розширений донизу (грушоподібний), товщина стінки звичайна, характерна зміна положення міхура при зміні положення пацієнта. Діагностично важливим є такий ехопрізнакі, як «сладж» (осад), який може бути дифузним або пристінковим.
Після прийому спеціального сніданку (яєчний жовток, сорбіт та ін.) Жовчний міхур спорожняється повільно: через 30 хв. - менш ніж на третину від початкового об'єму (в нормі натщесерце обсяг ЖП - 30-80 мл жовчі). Моторна і евакуаторної функції ЖМ визнається нормальною, якщо його обсяг до 35-40 хв. зменшується до третини від початкового.
З рентгенологічних методів застосовують метод контрастування жовчного міхура - холецистографія. Пацієнт приймає всередину йодовмісних контрастний препарат вранці натщесерце. Робиться перший знімок. Потім дається жовчогінний тип сніданку, після чого проводиться контрольний знімок. Під час процедури оцінюють розміри ЖМ, товщину його стінки, наявність гіпокінезії.
Диференціальна діагностика патології
Диференціюють дискінезію в гипомоторному типу з захворюваннями жовчного міхура, дванадцятипалої кишки і підшлункової залози:
 гіперкінетичним дискінезія жовчовивідних шляхів - проявляється періодичними інтенсивними болями в правому підребер'ї, з'являється після прийому жовчогінних продуктів, зменшується після прийому спазмолітиків (но-шпа, дротаверин);
гіперкінетичним дискінезія жовчовивідних шляхів - проявляється періодичними інтенсивними болями в правому підребер'ї, з'являється після прийому жовчогінних продуктів, зменшується після прийому спазмолітиків (но-шпа, дротаверин);- хронічний холецистит: біль періодична, що виникає після погрішності в харчуванні, супроводжується ознобом, нудотою, блювотою;
- дуоденіт - біль локалізована нечітко, інструментально виявляють ознаки порушення моторики дванадцятипалої кишки;
- хронічна форма панкреатиту - болі виникають часто після прийому алкоголю, віддають в область попереку, в біохімічному аналізі крові підвищується вміст ферментів (амілази, ліпази, трипсину).
Лікування гипомоторной дискінезії
Терапія проводиться строго в амбулаторних умовах. Чільною метою визнається відновлення нормального перебігу жовчі по жовчовивідних шляхах як основної причини ДЖВП. Лікування у дорослих має на увазі кілька напрямків терапії.
 З метою нормалізації функції ЦНС показано призначення седативних або тонізуючих препаратів, що буде залежати від стану емоційного фону людини. Як заспокійливих засобів може призначатися настоянка валеріани по 40 крапель 3-4 рази на день, адаптол по 0, 3-0, 6 г 1 раз в день, Ноофен по 0, 25-0, 5 г два рази на добу. Тонізуючу дію мають адаптогени - настоянка лимонника китайського, елеутерококу, женьшеню, заманихи. Вони приймаються за 10-20 крапель тричі на день.
З метою нормалізації функції ЦНС показано призначення седативних або тонізуючих препаратів, що буде залежати від стану емоційного фону людини. Як заспокійливих засобів може призначатися настоянка валеріани по 40 крапель 3-4 рази на день, адаптол по 0, 3-0, 6 г 1 раз в день, Ноофен по 0, 25-0, 5 г два рази на добу. Тонізуючу дію мають адаптогени - настоянка лимонника китайського, елеутерококу, женьшеню, заманихи. Вони приймаються за 10-20 крапель тричі на день.
Важливим напрямком в лікуванні є дієтотерапія. Призначається раціон з достатньою кількістю жовчогінних засобів: хліб з висівками або чорний житній хліб, рослинні жири (оливкове, гарбузове масло), вершки, яйця всмятку, неміцні бульйони, велика кількість фруктів і овочів, особливо гарбуз, морква, кабачки. На стимуляцію спорожнення кишечника, що рефлекторно викликає посилення жёлчеотделенія, впливають пшеничні висівки. 1 столову ложку висівок запарюють гарячою водою і в кашоподібну вигляді додають до вибраного гарніру.
 З медикаментозних засобів показані жовчогінні препарати, які надають стимулюючу дію на відтік жовчі: хофитол, холосас, сульфат магнію, розчини ксиліту, сорбіту.
З медикаментозних засобів показані жовчогінні препарати, які надають стимулюючу дію на відтік жовчі: хофитол, холосас, сульфат магнію, розчини ксиліту, сорбіту.
При поєднанні гіпофункції ЖП і підвищення тонусу Одді сфінктера доцільно призначити бускопан 10 мг по 1 таблетці 3 рази на день або одестон (гімекромон) 200 мг по 1 таблетці тричі на день.
У лікувальних цілях застосовують також мінеральні води ( «Моршинська», «Єсентуки № 17», «Арзані»).
З фізіотерапевтичних процедур застосовують диадинамические струми Бернара, фарадізація, синусоїдальні модульовані струми на область жовчного міхура.
Проблема захворювань шлунково-кишкового тракту є актуальною на даному етапі розвитку медичної науки. Поява нових методів діагностики і лікування патології відіграє важливу роль в поліпшенні якості життя пацієнтів з хворобами даної групи.