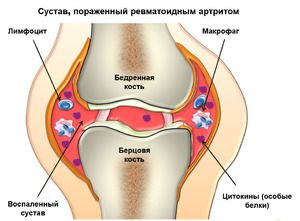
 Багато хвороб носять затяжний характер. Однією з таких патологій таких є ревматоїдний артрит (РА). Це системне захворювання сполучної тканини. Для нього характерно хронічний перебіг. В основному уражаються дрібні периферійні суглоби. Найчастіше патологія діагностується у жінок старше 40 років. Порушується робота суглобів, в них відбувається структурна зміна. Це значно позначається на якості життя і працездатності.
Багато хвороб носять затяжний характер. Однією з таких патологій таких є ревматоїдний артрит (РА). Це системне захворювання сполучної тканини. Для нього характерно хронічний перебіг. В основному уражаються дрібні периферійні суглоби. Найчастіше патологія діагностується у жінок старше 40 років. Порушується робота суглобів, в них відбувається структурна зміна. Це значно позначається на якості життя і працездатності.
причини хвороби
Етіологія до кінця не вивчена. Можливий аутоімунний фактор. Це означає, що механізм імунітету «свій-чужий» порушений. Захист організму не може визначити, де свої клітини, а де чужорідні (бактерії, віруси, грибки), внаслідок чого починає боротьбу з власними клітинами.
На сьогоднішній день виділяють 2 причини ревматоїдного артриту:
- Спадковість. Ризик розвитку максимальний, якщо це захворювання було у близьких родичів. Деякі гени здатні змінювати рецептори мембранної оболонки клітини. У відповідь на це імунітет починає розпізнавати їх як чужорідних агентів і направляє свої сили на боротьбу.
- Інфекції. Краснуха, герпес, хвороба Епштейна-Барр, гепатити та інші, хоча достовірних досліджень в медицині немає.
Терапія направлена на усунення причини патології. Тут немає чіткої етіології, тому лікування при симптомах ревматоїдного артриту затягується на тривалий термін.
Клінічні прояви
Найчастіше захворювання проявляється в холодну пору року після переохолодження організму, перенесених інфекційних захворювань, хірургічних втручань, харчових алергій і т. Д. Спочатку симптоми прогресують у міру розвитку патології. Переважно РА піддаються суглоби кистей, стоп, зап'ясть, колін і т. Д. Потім в патогенез залучаються інші органи і системи - позасуглобні прояви.
В прихований період хворі люди часто скаржаться на:
- Стомлюваність.
- Невелике підвищення температури тіла.
- Втрату ваги.
- Болі в м'язах.
- Підвищене потовиділення.
Ці симптоми пов'язані з інтоксикацією організму продуктами запального процесу. Найчастіше симптоми на цій стадії не пов'язують з ревматоїдним артритом. Захворювання може протікати гостро і підгостро. Хворі скаржаться на:
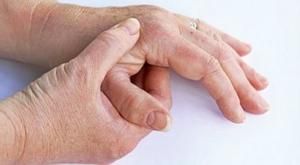
- Суглобовий синдром. За описом біль постійна і ниючий. Вона посилюється до вечора. При цьому суглоби вражені симетрично.
- Болі в м'язах. Виникає при гострому перебігу.
- Підвищення температури тіла. Чим сильніше патологічний процес, тим вище температура.
- Тривалу скутість в суглобах вранці. Можливість для руху в суглобах сильно обмежена. Пов'язане з накопиченням запальної рідини.
При зовнішньому огляді іноді може спостерігатися гіперемія шкіри в області запаленого суглоба, атрофія м'язів, місцеве підвищення температури, підшкірні вузлики. Згодом відбувається деформація суглобів.
позасуглобових прояви
РА є системним і аутоімунним захворюванням, тому в запальний процес втягуються інші системи та органи, в яких є сполучна тканина:
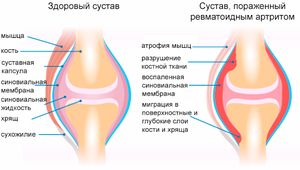 Шкірні покриви. Відбувається витончення і висушування шкіри. Під нею іноді можна бачити вогнища крововиливу, некрозів. З'являються підшкірні новоутворення - ревматоїдні вузлики. Вони мають діаметр до 2 см, щільні, безболісні. Такі ж вузлики можуть з'являтися і у внутрішніх органах.
Шкірні покриви. Відбувається витончення і висушування шкіри. Під нею іноді можна бачити вогнища крововиливу, некрозів. З'являються підшкірні новоутворення - ревматоїдні вузлики. Вони мають діаметр до 2 см, щільні, безболісні. Такі ж вузлики можуть з'являтися і у внутрішніх органах.- М'язова система. Спостерігається атрофія м'язів. Вони втрачають свою еластичність і тонус.
При занедбаності РА спостерігаються ураження серцево-судинної системи (ендокардит, перикардит, міокардит), шлунково-кишкового тракту (порушення травлення), нервової системи (поліневрит) і внутрішніх органів (гломерулонефрит, пневмонія).
Ревматоїдний артрит може ускладнюватися зміною складу крові і вторинним амілоїдозом. Останнє ускладнення більш небезпечно. В цьому випадку організм починає виробляти неспецифічний білок - амілоїд. Він здатний накопичуватися у внутрішніх органах, що призводить до утрачивание їх функцій. Нирки перестають грати роль фільтра, і це призводить до ниркової недостатності.
постановка діагнозу
В першу чергу патологію слід диференціювати від схожих захворювань. При артрозі під час фізичних навантажень біль посилюється, а при ревматоїдному артриті, навпаки, зменшується. РА, на відміну від звичайного артриту, має прояви хронічного запального процесу.
Лікування і діагностику симптомів ревматоїдного артриту повинен проводити лікар. Для постановки точного діагнозу призначають ряд досліджень:
- Загальний аналіз крові. У хворих на ревматоїдний артрит спостерігається зниження рівня гемоглобіну, невелике підвищення кількості лейкоцитів і збільшені показники ШОЕ (швидкість осідання еритроцитів).
- Біохімічний аналіз крові. Дозволяє виявити білки, які виробляються при запальних процесах в організмі. Більше ніж у половині випадків бувають виявлені ревматоїдний фактор і антцітрулліновие антитіла. Саме вони є характерними ознаками при аутоімунної реакції організму. Відбувається зміна В-лімфоцитів і вироблення білка цитруллина. Імунітет розпізнає їх як чужорідні тіла і починає активізувати свої захисні механізми. Парадокс: організм їх сам же продукує і сам з ними бореться.
- Дослідження синовіальної рідини. При патології стає каламутною, підвищений вміст лейкоцитів і виявляється ревматоїдний фактор.
- Рентгенографія суглобів. На ранніх стадіях захворювання зміни незначні. При прогресуванні патології видно потоншення межсуставного хряща, зменшення суглобового просвіту, ерозії, анкілози і т. Д.
При необхідності можуть бути призначені додаткові дослідження: томографія, біопсія і УЗД, яке проводиться при запущених формах хвороби для оцінки ступеня ураження внутрішніх органів.
Лікування і профілактика
Після діагностики симптомів артриту лікування зводиться до 2 стадій:
- Терапія гострої фази патології.
- Підтримуючу терапію.
У гострий період проводиться курирування запально процесу. Для цього призначаються нестероїдні протизапальні препарати (НПЗП) - Диклофенак, Ібупрофен, Індометацин, Целекоксиб і т. Д. При призначенні цих препаратів слід знати, що вони можуть надавати дратівливу дію на слизову оболонку шлунково-кишкового тракту. Тому їх слід приймати після їжі і призначати додаткові кошти - Омепразол, Лансопразол і т. Д. Вони попереджають ризик розвитку гастритів і виразок від застосування НПЗП.
Не слід призначати НПЗП кількох видів одночасно. Необхідно використовувати один з них і стежити за динамікою хвороби.
Основними препаратами для боротьби з артритом є: Циклофосфан, Ремикейд, Метотріксат і т. Д. Ці препарати підбираються індивідуально, при відсутності лікувального ефекту протягом 3 місяців, їх слід замінити. У деяких випадках можливе призначення глюкокортикостероїдів (преднізалон, Тріамцінолол і інші). Використовуються в крайніх випадках, якщо базисна терапія не має успіху.
У вкрай важких випадках застосовують пульс-терапію. Ця методика заснована на використанні декількох видів препаратів з підвищеною дозою.
Рішення щодо вибору методу лікування приймає тільки лікар, інакше висока ймовірність виникнення важких наслідків.
Для місцевого лікування можуть бути використані різні мазі і фізіопроцедури. Допускається застосування народних засобів, але тільки після зняття гострих симптомів. Для цих цілей підходять відвари і компреси таких рослин, як кропива, лопух, петрушка і т. Д. Вони мають знеболюючими і протизапальними властивостями.
Профілактичні заходи зводяться до ведення здорового способу життя, відмови від шкідливих звичок. Бажано займатися фізкультурою і гімнастикою, щоб підтримувати в тонусі суглоби і м'язи. Дотримання елементарних правил значно знизить ризик виникнення артриту або дозволить зменшити наслідки.