- Причини розвитку недуги
- Класифікація патології
- Стадії розвитку ускладнення
- симптоми захворювання
- методи діагностики
- способи лікування
- Правила харчування
 Безліч людей по всьому світу страждає від різних захворювань органів травної системи. Однією з найбільш небезпечних вважається виразкова хвороба шлунка та дванадцятипалої кишки. Подібне патологічний стан досить часто провокує таке ускладнення, як проривна виразка шлунка, лікування якої важке і вимагає екстрених заходів.
Безліч людей по всьому світу страждає від різних захворювань органів травної системи. Однією з найбільш небезпечних вважається виразкова хвороба шлунка та дванадцятипалої кишки. Подібне патологічний стан досить часто провокує таке ускладнення, як проривна виразка шлунка, лікування якої важке і вимагає екстрених заходів.
За даними досліджень, таке ускладнення розвивається у кожного десятого пацієнта, що страждає на виразкову хворобу. При відсутності своєчасного і правильного лікування ймовірність летального результату досягає майже 100%. Розпізнати симптоми проривної виразки шлунка і диференціювати її від інших патологій черевної порожнини повинен тільки фахівець.
Причини розвитку недуги
Захворювання носить вторинний характер. Головною причиною розвитку патології є наявність виразок слизової оболонки шлунка і дванадцятипалої кишки. Але існує кілька факторів, що сприяють виникненню ускладнення:
- Атеросклеротичні зміни судин, порушення кровообігу.
- Запущені і важкі патології органів дихання.
- Хронічна втома, необхідність працювати в нічний час доби.
- Тривале лікування нестероїдними протизапальними засобами.
- Грубі порушення рекомендованого режиму харчування.
- Нервові і психічні розлади.
- Багаторічна зловживання нікотином і алкогольними напоями.
- Інші хронічні патології органів травної системи.
- Спадкова схильність до виразковим ураженням.
- Вірусні та інфекційні захворювання, що провокують зниження захисних сил організму.
Факторами, які є першорядними в розвитку ускладнення, вважаються такі:
- Осінньо-весняне загострення патології.
- Порушення режиму харчування, переїдання, вживання гострих і солоних страв у великих кількостях.
- Підвищення кислотності шлункового соку.
- Тривалі стресові ситуації.
- Інтенсивні фізичні навантаження.
Перераховані вище фактори призводять до розвитку проривної виразки шлунка. Операція в цьому випадку практично неминуча.
Класифікація патології
Перфоративная виразка шлунка, симптоми якої будуть розглянуті нижче, має кілька різновидів.
Залежно від причини розвитку виразки шлунка або дванадцятипалої кишки виділяють кілька видів захворювання:
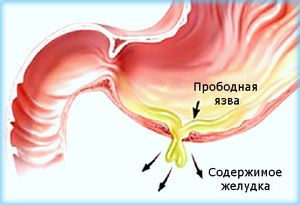 Прорив стінки органу внаслідок загострення хронічного захворювання.
Прорив стінки органу внаслідок загострення хронічного захворювання.- Наявність пухлини злоякісного характеру в місці виразки.
- Порушення кровообігу в органі, спровоковане тромбозом вен.
- Вплив на слизові оболонки патогенних бактерій протягом тривалого періоду часу.
Якщо враховувати локалізацію прориву, виділяють: виразку шлунка (передній, задньої стінки, кривизни, тіла), а також виразкові ураження 12-палої кишки (бульбарний, парабульбарне).
З огляду на клінічну картину патологічного стану, тобто ознаки прориву виразки шлунка і 12-палої кишки, виділяють такі різновиди ускладнення:
- Класична, коли прорив відбувається в очеревину.
- Нетипова, коли вилив вмісту органу відбувається в сальник.
- Перфорація з розвитком кровотечі.
Правильне визначення різновиду патології підвищується шанси пацієнта на одужання.
Стадії розвитку ускладнення
Захворювання протікає в кілька стадій, що відрізняються симптомами і інтенсивністю.
- Перша стадія вважається легкої, триває не більше 6 годин після перфорації. Характеризується попаданням в очеревину шлункового соку і роздратуванням всій черевної порожнини.
- Середня стадія триває до 12 годин і характеризується посиленням виділення вмісту органу в очеревину.
- Важка стадія патологічного стану відрізняється інтенсивністю проявів в наслідок початку розвитку перитоніту. Він може бути хімічним, бактеріальним, гнійним і запальним.
Якщо не надати пацієнту допомогу, летальний результат наступає приблизно через добу після початку патологічного процесу.
симптоми захворювання
Захворювання розвивається різко і проявляється наступними симптомами:
- Різка, інтенсивний біль в області живота.
- Постійні блювотні позиви і нудота.
 Поява на обличчі блідою нерухомою маски, підвищена пітливість.
Поява на обличчі блідою нерухомою маски, підвищена пітливість.- Поява тахікардії і задишки, зниження артеріального тиску до дуже маленьких чисел.
- Можливий розвиток непритомного стану.
- Сильна напруга м'язів передньої черевної стінки, часто їх порівнюють з дошкою.
- Гіпертермія, аж до розвитку лихоманки.
- Поступове поширення болю на кінцівки, іррадіація в спину, кишечник, лопатки.
- Пацієнт приймає вимушену позу - лежачи на лівому боці, підібгавши коліна до грудної клітки.
Коли захворювання переходить у другу стадію, хворий може відчути уявне поліпшення і зменшення болю, однак, цей стан триває недовго.
Одними з характерних симптомів прориву є блювота і стілець, колір яких в медичній практиці називають «кавова гуща».
методи діагностики
Діагностичні методи допоможуть правильно оцінити стан пацієнта і підібрати схему лікування, грунтуючись на індивідуальних особливостях пацієнта і супутніх симптомах.
 Першим пунктом в діагностиці патологічного стану є збір анамнезу, з'ясування точного часу початку захворювання, перші відчуття хворого, призначення клінічних аналізів крові і сечі. Визначити стадію захворювання допоможе пальпація черевної порожнини, яка супроводжується сильними болями.
Першим пунктом в діагностиці патологічного стану є збір анамнезу, з'ясування точного часу початку захворювання, перші відчуття хворого, призначення клінічних аналізів крові і сечі. Визначити стадію захворювання допоможе пальпація черевної порожнини, яка супроводжується сильними болями.
Далі слід провести рентгенологічне дослідження черевної порожнини, щоб визначити наявність в ній повітря. Щоб визначити, в якій саме частині органів стався прорив, проводять ендоскопічне дослідження, під час якого виявляють точне місце прориву.
В обов'язковому порядку досліджують серце за допомогою ЕКГ, проводять ультразвукове обстеження, щоб виявити місця розвитку абсцесу або перитоніту.
Для уточнення діагнозу рекомендується провести лапароскопію. Процедура протипоказана, якщо стан пацієнта вкрай важке, у нього виявлено грижі, ожиріння або порушення процесу згортання крові.
Після проведення всіх досліджень складають схему лікування пацієнта і прогноз на найближче майбутнє.
способи лікування
Лікування захворювання проводиться консервативним і оперативним шляхом. Перший варіант застосовують досить рідко, при небажанні пацієнта оперуватися або при наявності у нього будь-яких протипоказань. Як правило, консервативна терапія полягає в призначення препаратів з групи антибіотиків, спазмолітичних і аналгезуючий коштів, а також комплексних імуностимуляторів, що підвищують захисні сили організму. Використовують також ферменти і препарати, що перешкоджають розвитку бактерій в черевній порожнині. Консервативна терапія досить рідко приносить результати, є небезпечною на увазі підвищеного ризику виникнення ускладнень.
Оперативне втручання
Хірургічне втручання показане при великих діаметрах прориву, в разі пізнього звернення, коли починається розвиток перитоніту. Операція здійснюється трьома способами. Вибір залежить від стану пацієнта і часу, який минув з моменту початку прориву, локалізації процесу.
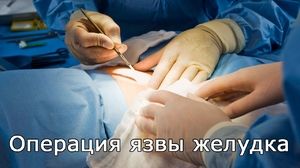 Якщо діагностовано наявність перитоніту, проводиться ушивання проривної виразки. Під час операції краю перфорації січуть і виробляють зшивання м'язових волокон за допомогою поздовжнього шва. Після успішного проведення операції, як правило, пацієнту встановлюють кілька тимчасових дренажів з черевної порожнини і два дренажу проводять через носоглотку для забезпечення харчування і відходження скопилася рідини зі шлунка. Подібний вид оперативного втручання проводять зазвичай пацієнтам середнього віку, у яких відсутні серйозні супутні патології.
Якщо діагностовано наявність перитоніту, проводиться ушивання проривної виразки. Під час операції краю перфорації січуть і виробляють зшивання м'язових волокон за допомогою поздовжнього шва. Після успішного проведення операції, як правило, пацієнту встановлюють кілька тимчасових дренажів з черевної порожнини і два дренажу проводять через носоглотку для забезпечення харчування і відходження скопилася рідини зі шлунка. Подібний вид оперативного втручання проводять зазвичай пацієнтам середнього віку, у яких відсутні серйозні супутні патології.- Резекцію зазвичай проводять при виявленні великої області перфорації і підозрі на злоякісні новоутворення шлунка і дванадцятипалої кишки. Час з початку патологічного процесу не повинно перевищувати 12 годин, а вік хворого повинен бути не більше 65 років. Наслідком такого втручання може стати інвалідність пацієнта.
- Найбільш безпечним методом є висічення за допомогою ендоскопа і лапароскопа. Операція проводиться при відсутності ускладнення у вигляді перитоніту і локалізації прориву на передній стінці шлунка. Крім висічення виразки, під час маніпуляції перев'язують блукаючий нерв, що провокує перезбудження шлунка.
Оперативне хірургічне втручання є єдиним способом врятувати життя пацієнта на запущеній стадії патологічного процесу.
Правила харчування
Перші п'ять днів після операції пацієнтові категорично заборонено приймати їжу і рідину. За допомогою зонда в порожнину шлунка вводиться бульйон з курячих грудок без шкіри і несолодкий компот із сухофруктів. Щоденна доза рідини становить 2 літри, вранці по 500 мл бульйону і компоту, ввечері повторюють. Внутрішньовенно за допомогою крапельниць вводяться сольові розчини і глюкоза з лікарськими засобами.
 На п'ятий день дозволяється в малих дозах вживати нежирний кефір, картопляне пюре на воді, домашній кисіль, варене всмятку яйце.
На п'ятий день дозволяється в малих дозах вживати нежирний кефір, картопляне пюре на воді, домашній кисіль, варене всмятку яйце.
Як правило, виписують пацієнта на 21-28 день. Це залежить від швидкості загоєння і загального стану хворого.
Після виписки пацієнт повинен дотримуватися кількох правил, які допоможуть запобігти рецидив захворювання.
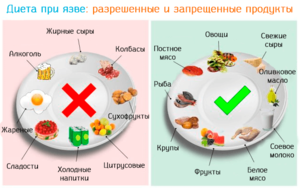
- Відмовитися від вживання алкоголю, куріння, газованих напоїв, гострих, дуже кислих і солоних страв, здоби, кондитерських виробів з високим вмістом шкідливих барвників і добавок, смаженого.
- Щоденне меню повинно включати приготовані на пару або варені страви: каші, пюре, нежирні бульйони і супи, нежирне м'ясо, кисломолочні продукти.
- Овочі краще вживати у вареному вигляді або приготовані на пару.
- Харчування має бути дробовим, 4-5 разів на день маленькими порціями.
- Переїдати категорично забороняється.
Після оперативного втручання хворий повинен проходити обстеження у гастроентеролога щороку, щоб попередити рецидив.
Єдиною мірою профілактики проривної виразки є своєчасне лікування захворювань шлунково-кишкового тракту.
Перфоративная виразка є небезпечним для життя станом, яке при несвоєчасному зверненні до лікаря призводить до численних ускладнень, аж до летального результату.