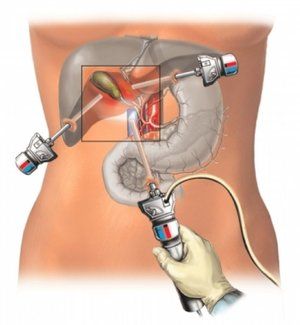
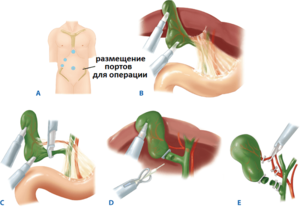
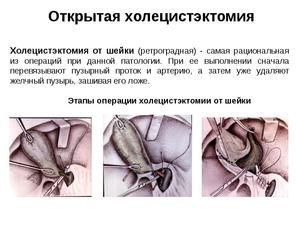
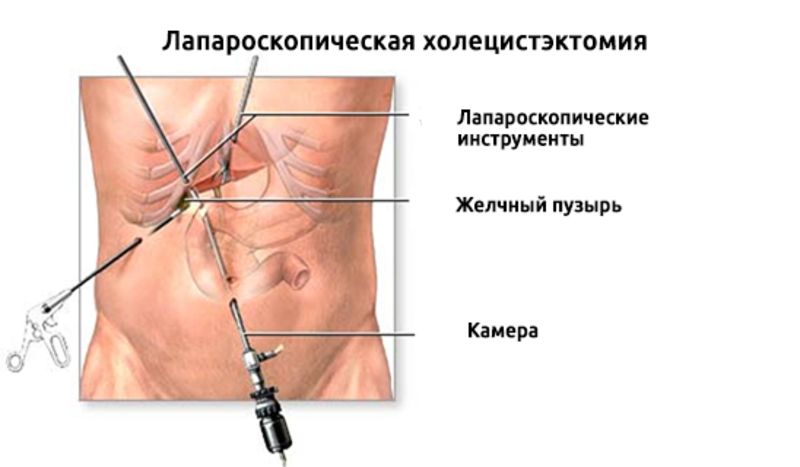
- Процеси в організмі після холецистектомії
- Перша доба після операції
- Коли пацієнта відпускають додому
- Принципи прийому їжі і раціон
- постхолецистектомічний синдром
- інші ускладнення
- Препарати, які призначаються після операції
- профілактичні рекомендації
 Перші 2 -3 місяці після операції з видалення жовчного міхура - найважчі. У процесі перебудови організму можуть загостритися хронічні захворювання або виникнути інші ускладнення. Щоб мінімізувати цей ризик, потрібно правильно харчуватися, приймати призначені таблетки і виконувати інші рекомендації лікаря. Тривалість реабілітаційного періоду залежить від методу, яким проводилося втручання, індивідуальних особливостей організму та інших факторів.
Перші 2 -3 місяці після операції з видалення жовчного міхура - найважчі. У процесі перебудови організму можуть загостритися хронічні захворювання або виникнути інші ускладнення. Щоб мінімізувати цей ризик, потрібно правильно харчуватися, приймати призначені таблетки і виконувати інші рекомендації лікаря. Тривалість реабілітаційного періоду залежить від методу, яким проводилося втручання, індивідуальних особливостей організму та інших факторів.
Процеси в організмі після холецистектомії
Здоровий жовчний міхур служить резервуаром для накопичення і концентрації жовчі, яка виділяється в просвіт 12-палої кишки в міру необхідності і бере участь в процесі перетравлення їжі.
Коли орган перестає виконувати свою функцію, його рекомендують вирізати, тому що тривалі проблеми з міхуром чреваті:
- формуванням піску і каменів;
- розвитком інфекційного і запального процесу;
- зниженням місцевого і загального імунітету.

Коли видалили жовчний міхур, які можуть бути наслідки, хвилює кожного пацієнта. Після втрати органу вироблення жовчі не припиняється. Вона як і раніше надходить з печінкових проток в тонкий кишечник, але через рідкої консистенції гірше справляється зі своїми обов'язками. В організмі це проявляється:
- вагою в правому підребер'ї;
- підвищеним метеоризмом;
- поносом або запором;
- виділенням смердючого калу;
- болем в різних відділах живота.
Перехід на дієтичне харчування дозволяє нормалізувати травний процес, зняти навантаження з сусідніх органів і уникнути появи дисбактеріозу.
Перша доба після операції
Всі види холецистектомії проводяться під загальним наркозом, тому відразу після втручання хворий потребує пильної контролі медичного персоналу.
У цей період високий ризик розвитку:
- дихальної недостатності, пов'язаної зі штучною вентиляцією легень;
- кровотеч;
- високої температури тіла, проносу, блювоти та інших ознак інфікування.
Такі ускладнення спостерігаються рідко, проте представляють серйозну небезпеку для життя. Якщо стан пацієнта стабільно, його переводять в післяопераційну палату.
Сухість слизових оболонок - це поширене наслідок наркозу. Щоб впоратися з неприємністю, рот полощуть очищеною водою, а губи протирати ватним тампоном.
Пити дозволяється через 12 годин після операції. Робити це потрібно повільно. Добовий об'єм рідини в першу добу не повинен перевищувати 500 мл. На наступний день потроху вводяться інші напої та страви:
- відвар шипшини;
- компот із сухофруктів;
- слизові супи, зварені на воді або овочевому бульйоні;
- кефір, кисле молоко;
- картопляне пюре без молока і вершкового масла.
В середньому вставати на ноги можна через 6 годин, якщо операцію проводили шляхом малоінвазивного втручання і не раніше, ніж через 12 годин після лапаротомії.
Носіння бандажа допоможе прискорити відновлення тонусу м'язів живота після проведеної лапаротомії. Якщо проводилася лапароскопія, його застосування необов'язково, але якщо лікар вважає, що це необхідно, краще не нехтувати порадами.
Коли пацієнта відпускають додому
Якщо планова лапароскопічна операція з видалення жовчного міхура проходить успішно, при відсутності ускладнень пацієнт залишає лікарняні стіни на 2-3 день. При появі підозрілих ознак доведеться затриматися на невизначений термін. Небезпечними вважаються такі скарги:
 значне підвищення температури тіла;
значне підвищення температури тіла;- сильні больові відчуття в районі правого підребер'я і інших відділів живота;
- нагноєння післяопераційного рубця;
- нудота і блювота;
- відчуття гіркоти у роті;
- головні болі, запаморочення;
- підвищення або зниження артеріального тиску;
- зміна лабораторних показників.
Після класичної холецистектомії рекомендується залишатися під наглядом лікарів не менше 1 тижня. Якщо її проводили екстрено, то тривалість лікування залежить від стану хворого.
Принципи прийому їжі і раціон
Життя після видалення жовчного міхура і важливі поради доктора тісно пов'язані. Особливу увагу потрібно приділити харчуванню. При хорошому самопочутті рекомендована дієта № 5 за Певзнером. Обмеження вводиться на 1-2 роки, після чого список дозволених продуктів переглядають.
Приготовлені страви вживають в теплому вигляді. Гаряче і холодне заборонено, тому що призводить до подразнення травного тракту і спазмів. Їдять 5-6 разів на добу невеликими порціями.
Дозволені способи приготування страв:
- запікання;
- відварювання на пару або у воді;
- гасіння.
Категорично заборонено смажене.
У список корисних продуктів входять:
 нежирна риба і м'ясо;
нежирна риба і м'ясо;- крупи (рис, вівсянка, манка, гречка);
- кисломолочні продукти (кефір, кисле молоко, ряжанка зі зниженим відсотком жирності);
- овочі та фрукти;
- некислі ягоди;
- зелень;
- яєчний білок (1 шт. в день);
- мед;
- пастила, мармелад;
- підсушений хліб або сухарі, розмочені у воді;
- трав'яний, зелений чай;
- відвар з плодів шипшини;
- компот зі свіжих або сухих некислих фруктів і ягід;
- свіжовичавлені соки (морквяний, буряковий і інші).
Утриматися потрібно від наступних продуктів:
- жирного (м'яса, риби, твердого сиру, маргарину);
 ковбас і копченостей;
ковбас і копченостей;- фастфуда;
- маринадів, соусів, майонезів;
- газованої;
- чіпсів, солоних горішків;
- гострих страв;
- спецій;
- часнику;
- бобових;
- капусти (при непереносимості);
- алкоголю;
- кава, какао, шоколаду;
- свіжого хліба, здоби;
- тістечок, тортів і іншого.
У більшості випадків щадне харчування дозволяє легше перенести втрату жовчного і запобігти ускладненням з боку інших органів.
постхолецистектомічний синдром
За статистикою 10-15% людей, які добре перенесли операцію, стикаються з постхолецистектомічній синдромом. Цей симптомокомплекс проявляється:
- тупий, ниючий, ріжучої болем справа;
- нудотою;
- блювотою;
- діареєю;
- жирним стільцем;
- печією;
- підвищеним газоутворенням та іншими скаргами.
Більшість хворих відзначають посилення або незначне ослаблення доопераційний відчуттів. Рідше виникають нові симптоми, яких раніше не було.
Постхолецистектомічний синдром виникає відразу після оперативного втручання або через кілька місяців або років. Чому розвивається патологія, точно невідомо. Такі наслідки видалення жовчного міхура у жінок зустрічаються в 2 рази частіше ніж у чоловіків.
Вважається, що до появи синдрому призводять супутні захворювання:
 спазм сфінктера Одді;
спазм сфінктера Одді;- дискінезії;
- гастрити;
- коліти;
- панкреатити;
- дуоденіти;
- виразкові ураження.
Після проведеного обстеження причина встановлюється в 95% випадків. Куди подітися іншим 5%, медики точно не знають. Часто при відсутності додаткових патологій робота організму відновлюється самостійно, а прийом медикаментів дозволяє прискорити процес.
інші ускладнення
На тлі видалення міхура нерідко розвивається холангіт, що характеризується запаленням печінкових проток, за якими виділяється виробляється жовч. Після холецистектомії часто діагностують гостру фазу хвороби, рідше хронічну. Несвоєчасне виявлення призводить до таких ускладнень:
- нагноєння, некротизации уражених проток;
- перфорація і вилиття вмісту в черевну порожнину;
- збільшення печінки і масової загибелі гепатоцитів;
- звуження жовчовивідних каналів;
- застою жовчі;
- печінкової недостатності;
- летального результату.
До причин розвитку холангіту відносять:
- похибки в харчуванні;
- недотримання медичних приписів;
- проникнення інфекції під час або після операції;
- хірургічні помилки.
На тлі прориву жовчовивідних каналів їх вміст переміщається в черевну порожнину і призводить до осередкового або розлитого перитоніту - запалення очеревини. Цей стан небезпечно для життя. Якщо інфекція потрапляє в загальний кровотік, розвивається сепсис (зараження крові), який також несе загрозу для життя.
Нерідко після видалення жовчного розвивається запалення підшлункової залози і слизової оболонки інших органів:
- шлунка;
- 12-палої кишки;
- нижніх відділів кишечника.
Найчастіше ці захворювання присутні до операції, але часто залишаються непоміченими і загострюються після хірургічного втручання. Проблеми з вищепереліченими органами також виникають на тлі інших ускладнень.
Препарати, які призначаються після операції
Вибір терапевтичної схеми після холецистектомії залежить від методу, яким проводилося втручання, стану здоров'я хворого і супутніх захворювань.
У список обов'язкових засобів входять:
- антибіотики ( «Ципрофлоксацин», «Цефтріаксон»);
- протипротозойні і антигрибкові таблетки ( «Метронідазол», «Флуконазол»);
- протизапальні свічки або уколи ( "Диклофенак");
- препарати для відновлення кишкової моторики ( «Прозерін»).
При наявності проблем з випорожненням кишечника призначають мікроклізми, проносні розчини для перорального застосування або гліцеринові свічки.
Якщо правий бік або область живота починає хворіти, приймають знеболюючі та спазмолітичні засоби. У список додаткових препаратів входять:
- антациди;
- ферменти;
- пробіотики і пребіотики;
- жовчогінні;
- препарати урсодезоксихолевої кислоти;
- вітамінні комплекси;
- сорбенти.
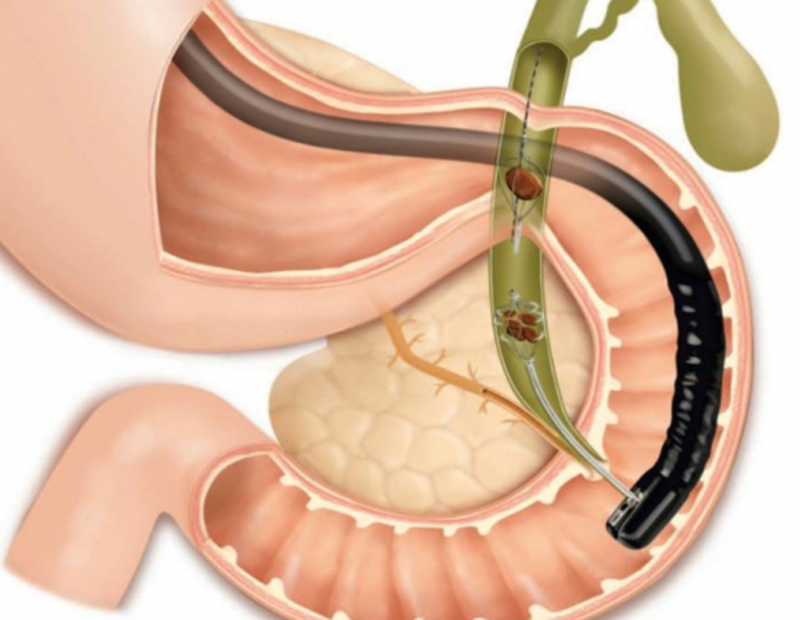
Їх виписують при наявності постхолецистектомічному синдрому та інших ускладнень.
Іноді причиною нездужання після операції стають порушення з боку жовчовивідних шляхів - камені, стриктури та інше. Таким хворим може знадобитися повторна лапароскопія (в окремих випадках лапаротомія).
Для діагностики післяопераційних ускладнень застосовують методи:
- УЗД;
- рентгена;
- МРТ або КТ.
З лабораторних досліджень інформативні:
- вивчення дуоденального вмісту;
- клінічний аналіз крові і сечі;
- біохімія;
- копрограмма.
Залежно від виявлених патологій список діагностичних заходів може бути розширений на розсуд лікаря.
профілактичні рекомендації
На питання, чи можна жити без жовчного міхура, лікарі відповідають - однозначно так. Поступово організм перебудовується і починає працювати в нормальному режимі. Щоб прискорити процес реабілітації, рекомендується:
- своєчасно вживати призначені ліки;
- 1-2 рази на рік відвідувати лікаря для проведення планового огляду;
- при появі скарг звертатися до медичної установи;
- виключити самостійний прийом медикаментів;
- слідувати дієті;
- мінімізувати стреси;
- добре висипатися;
- чергувати фізичні навантаження і відпочинок.
Для профілактики будуть корисні:
- прогулянки на свіжому повітрі;
- загартовування;
- нескладні фізичні вправи;
- плавання в басейні;
- вживання продуктів, збагачених вітамінами і мінеральними речовинами;
- мінеральні води без газу;
- домашні беззондового тюбажи;
- санаторно-курортне лікування;
- фізіотерапевтичні процедури та інше.
 Хворим після холецистектомії в перші місяці не рекомендуються навантаження на передню черевну стінку і підняття важких предметів. Це може привести до розбіжності швів, порушення відтоку жовчі і інших неприємних проблем.
Хворим після холецистектомії в перші місяці не рекомендуються навантаження на передню черевну стінку і підняття важких предметів. Це може привести до розбіжності швів, порушення відтоку жовчі і інших неприємних проблем.
Про шкідливі звички потрібно забути назавжди. Тютюн, етанол і наркотичні речовини згубно впливають на систему травлення та серцево-судинну систему, призводять до запалення слизових оболонок органів шлунково-кишкового тракту, порушення їх кровопостачання і злоякісного переродження здорових клітин.
Для більшості пацієнтів, яким довелося видаляти жовчний, виконання порад лікаря - запорука швидкого відновлення. Коли нічого не турбує, досить відвідувати лікарню в обумовлений термін і вести здоровий спосіб життя. Регулярні похибки в харчуванні і ігнорування інших рекомендацій здатні привести до загострення.
Якщо причиною тривалого нездужання стали післяопераційні ускладнення, то однією коригуванням харчування і нормалізацією режиму дня не обійтися. При появі болю, розлади стільця, печії та інших скарг потрібно відвідати гастроентеролога і пройти додаткове обстеження.