- Етіологія розлади
- Класифікація за типами порушення
- симптоматика розладу
- Діагностика органу
- Методи лікування захворювання
- Можливі ускладнення хвороби
- Профілактика недуги і прогноз
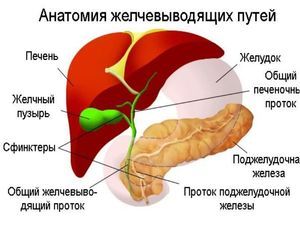
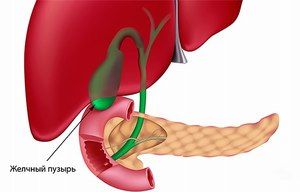
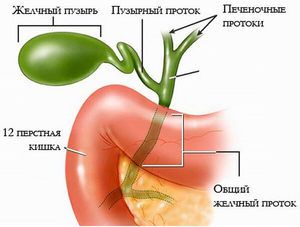
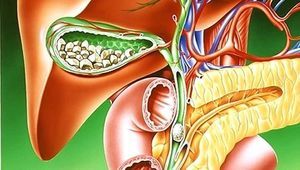
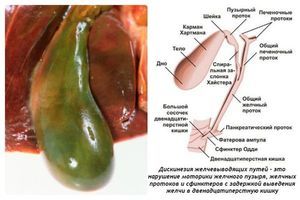 Дискінезія жовчного міхура (ДЖП) є досить часто зустрічається хворобою. При нормі жовч повинна виходити в дванадцятипалу кишку, але при цьому недугу спостерігається неправильне функціонування жовчного міхура, через це відбувається порушення відтоку жовчі. Симптоми патології дають визначити - первинна вона або і вторинна, тому причини її появи також відрізняються. Часто це вроджені аномалії або інші хвороби органів, що відносяться до травної системи.
Дискінезія жовчного міхура (ДЖП) є досить часто зустрічається хворобою. При нормі жовч повинна виходити в дванадцятипалу кишку, але при цьому недугу спостерігається неправильне функціонування жовчного міхура, через це відбувається порушення відтоку жовчі. Симптоми патології дають визначити - первинна вона або і вторинна, тому причини її появи також відрізняються. Часто це вроджені аномалії або інші хвороби органів, що відносяться до травної системи.
Клінічна картина теж залежить від варіації недуги. У подібного розлади симптоматика неспецифічна, наприклад, біль у правому підребер'ї, раптова нудота і блювота, відчуття неприємного присмаку в роті.
Вірно діагностувати і встановити тип розладу можна, застосувавши велика різноманітність процедур з інструментальної діагностики. Але іноді необхідні лабораторні дослідження, з урахуванням даних огляду, виробленого гастроентерологом.
Методи лікування дискінезії завжди консервативні - це прийом медикаментів, дотримання дієти і лікування народними засобами.
Етіологія розлади
Виходячи з факторів, під впливом яких розвинулася ДЖП, хвороба буває первинною і вторинною.
Найчастішими причинами першого типу хвороби є:
- подвоєння або звуження цього органу, або жовчовивідних шляхів;
- поява перетяжок і рубців;
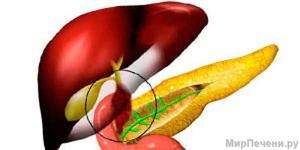 порушене функціонування гладком'язових клітин;
порушене функціонування гладком'язових клітин;- порушення діяльності вегетативної нервової системи, що розвивається зазвичай в результаті гострих або хронічних стресів;
- підвищене або знижене виділення холецистокинина;
- вроджена дисфункція м'язів цього органу;
- неправильне харчування, точніше, надмірна кількість спожитої їжі, порушений режим харчування або велика кількість жирної їжі в раціоні. Якраз через це при лікуванні дискінезії рекомендується помірне харчування;
- різна ступінь ожиріння або, навпаки, знижена маса тіла;
- недостатня рухова активність.
Вторинний тип ДЖП з'являється при вже наявних в організмі хворобах, що викликає труднощі з постановкою вірного діагнозу, тому що симптоми основного розлади виражено, ніж ознаки дисфункції жовчного міхура.
Тому патологія може розвинутися через:
- різного роду алергічних розладів, наприклад, бронхіальної астми, алергії на певний вид їжі або хронічної кропив'янки;
 гастроентерологічних розладів: виразки дванадцятипалої кишки або шлунка, гастриту і гастродуоденіту, ентериту і коліту, і атрофічного процесу слизової оболонки шлунково-кишкового тракту;
гастроентерологічних розладів: виразки дванадцятипалої кишки або шлунка, гастриту і гастродуоденіту, ентериту і коліту, і атрофічного процесу слизової оболонки шлунково-кишкового тракту;- хронічного запального процесу органів черевної і тазової порожнини - ними є аднексит і пієлонефрит, кіст і пухлин яєчника і солярита;
- інших порушень - гепатиту і холангіту, каменів в жовчному міхурі, целіакія і цирозу печінки;
- шкідливого впливу патогенних бактерій, паразитів і глистів;
- розладів ендокринної системи;
- неправильного прийому деяких медикаментозних засобів, зокрема, простагландинів і контрацептивів.
Крім перерахованого, лікарями гастроентеролога передбачається теорія про те, що виникнення подібного недуги можливо через те, що клітини печінки починають неправильно працювати і виробляти жовч з непотрібним складом.
У дітей подібний недуга може розвинутися в результаті:
 перинатальних пошкоджень ЦНС, наприклад, травм під час пологів;
перинатальних пошкоджень ЦНС, наприклад, травм під час пологів;- перегину жовчного міхура;
- дизентерії або гепатиту типу А;
- лямбліозу і сальмонельозу;
- хронічного тонзиліту або гаймориту;
- вегетосудинної дистонії або неврозу;
- порушення в психічній сфері і розладах шлунково-кишкового тракту.
Класифікація за типами порушення
За часом і причин виникнення ДЖП поділяють на:
- первинну - подібний тип буває через вроджених порушень розвитку або порушень, що впливають виключно на роботу цього органу, а не на структурну його складову. При цьому ніяких аномалій за показаннями інструментальних обстежень реєструватися не буде;
- вторинну - розвивається протягом життя і пов'язана з плином інших придбаних важких недуг.
Також підрозділяється порушення відповідно до особливостей моторики - порушення функції скорочення м'язів органу:
 гіпертонічна ДЖП - це посилена скорочувальна функція жовчовивідної системи. Частіше буває у дітей і молодих людей;
гіпертонічна ДЖП - це посилена скорочувальна функція жовчовивідної системи. Частіше буває у дітей і молодих людей;- гіпомоторна дискінезія жовчного міхура - навпаки, є зниженою активністю жовчовивідної системи. Найчастіше виявляється у жінок старше 40 років;
- змішана.
симптоматика розладу
Клінічні ознаки недуги будуть різними в залежності від форми ДЖП. Але є ряд симптомів, котрі можна зарахувати і до підвищеної, і до зниженої активності жовчовивідної системи.
У гипотонической дискінезії, коли стінки органу слабо скорочуються і в результаті спостерігається поганий відтік жовчі, такі симптоми:
 біль у правому підребер'ї - вона присутня постійно, тупа і ниючий. Може ставати більш інтенсивної під час їжі або відразу після трапези;
біль у правому підребер'ї - вона присутня постійно, тупа і ниючий. Може ставати більш інтенсивної під час їжі або відразу після трапези;- відрижка, супроводжувана іноді запахом, часто неприємним, часто з'являється після їжі, рідко - в проміжках між трапезою;
- раптова поява нудоти і блювоти - іноді в блювотних масах може бути жовч. Найчастіше це буває в результаті переїдання або надмірного прийому жирної їжі;
- відчуття гіркоти у роті - це найчастіший ознака хвороби. Буває переважно в ранковий час, після їди або занадто сильного фізичного активності;
- здуття живота, що часто з'являється в сукупності з болями;
- знижений апетит або повністю відмова від їжі - з'являється через те, що більшість симптомів виникає якраз під час, або після трапези;
- запори - це порушення функції дефекації реєструється частіше, ніж діарея, і проявляється через деякий час після їжі;
- підвищення маси тіла - при наявності дискінезії по гіпокінетичним типом ожиріння, крім того, що є причиною, також виступає в якості симптому;
- зниження артеріального тиску при одночасному зменшенні ЧСС;
- посилене слюно- і потоодтеленіе;
- почервоніння шкіри на обличчі.
Гіперкінезія органу проявляється симптомами гіперфункції органу:
- больовим синдромом - болі раптові, сильні і у вигляді кольок, виникають в області правого підребер'я. Приступ часто триває півгодини і іноді повторюється кілька разів за добу;
 іррадіацією болю в спину з правого її боку, лопатку або верхню кінцівку. Більш рідко є болі, що з'являються при стенокардії або при сколіозі;
іррадіацією болю в спину з правого її боку, лопатку або верхню кінцівку. Більш рідко є болі, що з'являються при стенокардії або при сколіозі;- відчуттям важкості протягом тривалого часу під правими ребрами;
- повною відмовою від їжі, через це знижується маса тіла;
- появою нудоти і блювоти, які відбуваються спільно з нападом кишкової коліки;
- розладами функції дефекації - при гіпертонічній формі протилежно до дискінезії жовчного міхура, за гіпотонічним типом більше проявляється діарея;
- підвищеною частотою серцевих скорочень;
- посиленим виділенням поту;
- головним болем;
- появою дратівливості і порушень сну;
- підвищенням артеріального тиску;
- болями в серці ниючого типу;
- підвищеною стомлюваністю.
Ознаки, що виявляються незалежно від типу недуги:
- жовтуватий відтінок склер, шкіри, слизової оболонки порожнини рота;
- наліт білувато-жовтого кольору на мові;
- світлий кал;
- потемніння сечі;
- збільшення печінки;
- інтенсивне свербіння шкіри;
- зниження сексуальної функції;
- дерегуляція менструального циклу у жінок.
Перебіг ДЖП у дітей аналогічно течією у дорослих, але потрібно врахувати, що в подібному віці гипотоническая форма буває досить нечасто.
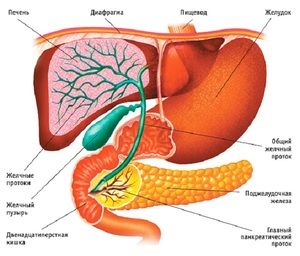
Діагностика органу
Що за недуга дискінезія, як її правильно діагностувати і провести лікування - це все знає лікар-гастроентеролог. Діагностичні процедури проводяться в першу чергу для того, щоб встановити, що на даний момент гипермоторная форма або якгипомоторная тип захворювання.
На першому етапі діагностичних процедур, які здійснює клініцист, проводиться:
 ознайомлення з життєвим анамнезом і історією недуги не тільки самого пацієнта, але і його найближчих родичів - з огляду на те, що цілком можлива генетична схильність;
ознайомлення з життєвим анамнезом і історією недуги не тільки самого пацієнта, але і його найближчих родичів - з огляду на те, що цілком можлива генетична схильність;- повний огляд пацієнта, при якому проводиться пальпація передньої черевної стінки в області правого підребер'я, огляд стану шкіри і завмер артеріального тиску;
- проведення докладного опитування хворої для отримання повної картини симптомів, тому що кожна варіація характеризується різними ознаками.
Лабораторними методами діагностики є:
- загальний аналіз крові - для встановлення рівня білірубіну в організмі пацієнта;
- біохімія крові - для встановлення наявності чи відсутності інших порушень гепатобіліарної системи;
- печінкові проби;
- мікроскопічний аналіз калу - для перевірки на наявність паразитів і гельмінтів або їх яєць.
Інструментальна діагностика містить у собі наступні процедури:
 ультразвукове дослідження і магнітно-резонансна томографія хворого органу - високоінформативні діагностичні методи;
ультразвукове дослідження і магнітно-резонансна томографія хворого органу - високоінформативні діагностичні методи;- холецистографія;
- динамічна сцинтиграфія;
- манометр сфінктера Одді;
- фіброезофагогастродуоденоскопія;
- дуоденальне зондування;
- ретроградна холангіопанкреографія;
- комп'ютерна томографія жовчних проток.
Методи лікування захворювання
Незважаючи на безліч різновидів симптомів цієї хвороби, лікування проходить із застосуванням консервативних способів.
Головне в лікуванні - це дотримання дієти при ДЖП, яка має такі правила:
- часте споживання їжі маленькими порціями;
- повне виключення з раціону хворого жирних, гострих, копчених продуктів і консервантів;
- зменшення кількості споживаної солі на добу до 3 г;
- споживання виключно вареної або тушкованої їжі, а також запеченої і пропареної;
- споживання мінеральної води без газу.
Решта рекомендації по режиму харчування і раціону дає безпосередньо лікуючий лікар, слідуючи дієтичного столу № 5.
Лікарська терапія відбувається шляхом застосування наступних медикаментозних засобів:
 холеретиков;
холеретиков;- Холеспазмолітики;
- ферментних препаратів;
- нейротропних ліків, виписуються психотерапевтом, наприклад, «Ново-Пасит».
ДЖП добре лікується фізіотерапевтичними процедурами, наприклад:
- діадинамотерапія;
- електрофорез;
- акупунктура;
- гірудотерапія.
У консервативне лікування дорослих і дітей також входять:
- дуоденальне зондування;
- закриті тюбажи;
- точковий масаж;
- використання методів народної медицини, але виключно попередньо проконсультувавшись з лікарем, тому що застосовувати лікарські трави слід, співвідносячи це з типом недуги. При гіпотонічній дискінезії підходять материнка, кукурудзяні рильця, безсмертник, а при гіпертонічній - м'ята, ромашка, солодка;
- санаторно-курортну терапію.
Хірургічне лікування не використовується при ДЖП.
Можливі ускладнення хвороби
Ігнорування хвороби або лікування народними методами без консультації з фахівцем небезпечно розвитком безлічі ускладнень. До них відносяться:
 панкреатит з хронічним перебігом і холецистит;
панкреатит з хронічним перебігом і холецистит;- гастрит і жовчнокам'яна хвороба;
- гастродуоденіт;
- атопічна форма дерматиту;
- надмірне зниження маси тіла, що може привести до виснаження.
Профілактика недуги і прогноз
Опишемо, як відновити роботу жовчного міхура і запобігти можливому повторна поява такої хвороби, для цього потрібно дотримуватися кількох простих правил:
 дотримуватися здорового і помірно активного способу життя;
дотримуватися здорового і помірно активного способу життя;- дотримуватися основи правильного харчування, скоротити кількість споживаної їжі і заповнити недолік в раціоні вітамінів;
- застосовувати медикаменти виключно за рекомендацією лікарів;
- не допускати емоційного і фізичного перенапруження;
- без зволікання лікувати ті хвороби, які призводять до появи дискінезії;
- періодично здійснювати профілактичний огляд.
ДЖП, вроджена і набута, характеризуються сприятливим прогнозом, якщо своєчасно звертатися за допомогою до лікарів. Розлад не впливає на тривалість життя хворого, і ускладнення при ньому розвиваються досить рідко.